|
Contents
よく見られるページ
|
嗅覚(におい)の障害
においは 鼻腔最上部の嗅裂に鼻やのどの奥からにおいの分子が到達⇒嗅粘膜の嗅細胞⇒嗅神経⇒大脳 の経路で伝わります。この経路が障害されたり、大脳での認知力が障害されると嗅覚障害が起こります。障害のために、食品の腐敗、ガス漏れ、火災に気づかない、味覚の変化、調理に不都合などに支障をきたします。
● 分類と原因: Ⅰ.嗅覚脱失(全く分からない)、嗅覚減退(分かりにくい) ① 呼吸性:急性・慢性鼻炎、鼻中隔弯曲症、アレルギー性鼻炎、副鼻腔炎、鼻茸(ポリープ) ② 嗅粘膜性:インフルエンザや新型コロナウイルスなどのウイルス感染、有害ガス吸入、加齢 *新型コロナウイルスでは血管内皮障害の機序も疑われています ③ 混合性:高度アレルギー性鼻炎、慢性副鼻腔炎 ④ 嗅神経:外傷、一部の抗がん剤 先天性(Kallmann症候群:1/3千人、嗅脳原基から下垂体異常、低ゴナドトロピン性性腺機能低下) ⑤ 大脳:頭部外傷、脳腫瘍、脳卒中、アルツハイマー病・レビー小体型認知症・パーキンソン病の初期 * 検知域値と認知域値の乖離(なんのにおいか分からない) Ⅱ.嗅感覚障害(ニオイの感じ方の異常。嗅覚過敏、嗅覚錯誤、異常嗅覚、嗅覚幻覚など):精神疾患や中枢神経障害 ● 診 断: ・鼻腔の視診、鼻腔ファイバー、鼻レントゲン、鼻汁好酸球・細菌検査 ・静脈性嗅覚検査:ニンニク臭のするビタミンB1剤を静脈注射し、においが発生するまでの時間(潜伏時間、正常8~9秒、嗅覚減退で延長)とにおいの続く時間(持続時間、正常1~2分、嗅覚減退で短縮)を確認します。予後判定にも用い、潜伏時間が短いほど、持続時間が長いほど予後がよいと考えらます。 ・基準嗅覚検査:5種の基準臭を感じる強さをみます。精査が必要な場合には、高位耳鼻科に紹介します。 ・風味障害の確認:嗅覚障害の半数の人が、味の感覚が鈍くなる風味障害も認めます。味覚障害も疑われれば、薬剤性、亜鉛欠乏、鉄欠乏、胃や食道の障害などを精査の上、治療します。 ・認知症スクリーニング *前日の夕食の献立がわからない ● 治 療:呼吸性嗅覚障害には鼻炎や副鼻腔炎の治療を行います。嗅粘膜や嗅神経の障害も疑われれば、以下の治療も同時に行います。嗅感覚障害が疑われれば、神経内科や精神科と連携します。 ・ステロイドの点鼻:60%~70%で改善。従来は首を後ろにそらせる懸垂頭位で点鼻していましたが、首を後ろ斜めに傾ける点鼻法が報告されてからは、点鼻が楽になりました。スプレータイプのステロイドではなく水溶液タイプ(リンデロン液)を用いますので、血管への吸収が良いことから長期連用は控えます。治療5分前に血管収縮剤(コールタイジン、ナシビンなど)を先に点鼻するとより効果的です。 ・ビタミンB12(メチコバール)、代謝賦活剤(アデホスなど) ・亜鉛製剤(プロマック、ノベルジン) ● 注意点:ウイルス性の風邪(急性上気道炎)の後に嗅覚が減退して回復するケースが、最も多く一般的ですが、一方、嗅覚が完全に脱失して回復しないケースの立場からみても、最も多いのも風邪の後です。嗅細胞は4週間のサイクルで変性と再生を繰り返しており、嗅神経が完全に傷むと約1~3ヶ月で回復は難しくなるので、嗅覚脱失が1~2週間以上続く際には、精査と早期治療が大切です。 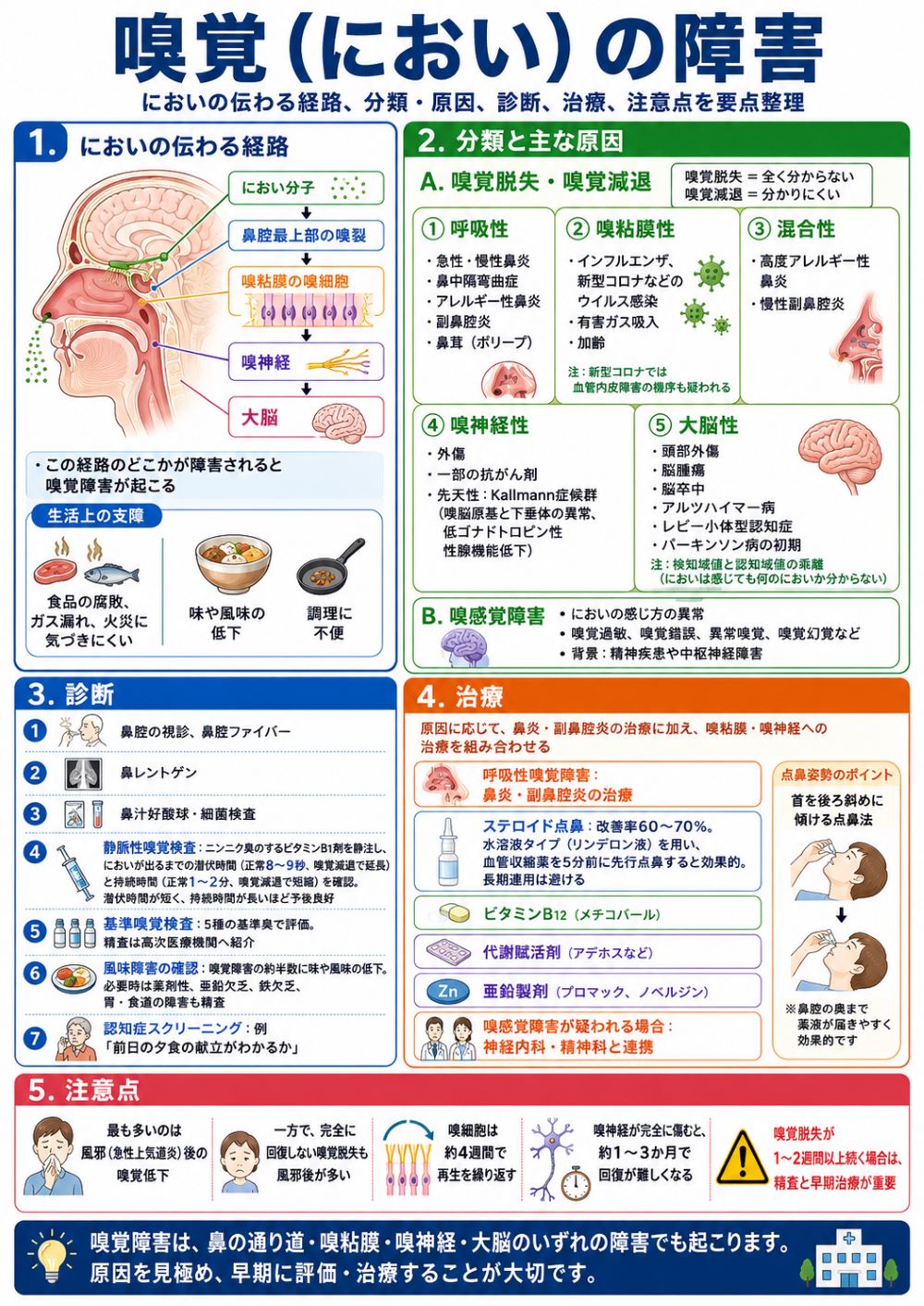 |
院長の疾患情報ブログ
|
 山口耳鼻咽喉科クリニック
Yamaguchi ENT Clinic
耳鼻咽喉科 アレルギー科 気管食道科
山口耳鼻咽喉科クリニック
Yamaguchi ENT Clinic
耳鼻咽喉科 アレルギー科 気管食道科
|
TEL 089-973-8787 〒790-0045 愛媛県松山市余戸中1丁目2-1 |