|
Contents
よく見られるページ
|
扁桃炎・扁桃肥大・アデノイド 〜手術の考え方〜
扁桃腺:
口蓋(こうがい)扁桃とも呼ばれます。口蓋垂(のどちんこ)の両横にあるリンパのこぶです。奥に大きいと埋没型と呼びます。免疫機能の脆弱な幼児期に病原菌の侵入を防ぐという生理的な目的があり、5~7才が大きさのピークで、免疫機能が発達する中学生でほぼ大人の大きさになります。扁桃腺が必要以上に大きい場合は、風邪をひくと、朝に痛みを感じやすく夕方に微熱が出やすくなる傾向があります。 口蓋扁桃以外にも、鼻の奥に咽頭扁桃(アデノイド)と耳管扁桃が、舌の付け根の舌根扁桃が、口の中の突き当たりに咽頭側索・後壁リンパ濾胞があります。風邪の急性期に必要以上に反応した場合に急性扁桃炎になり、風邪をひいていない時に過剰な炎症が持続する場合には慢性扁桃炎になります。 <扁桃腺手術の考え方> 昭和40年代までは大きいだけで積極的な全摘出手術が奨められていました。しかしその後、局所麻酔や日帰り手術によるショックや術後出血のケースが見られたことや、当時の医学レベルでは致し方ない点もあるのですが、免疫組織を摘出する事の長期的な免疫学的影響が充分判ってなかったことに対する慎重な意見もあり、手術件数は減少しました。 現在では、少なくとも3才以降では、術後に細菌を殺す抗体(免疫グロブリン)の量が一過性に低下するだけで、免疫機能の低下は認めないとの考えが主流です。また、これらの扁桃組織は複合的に作用して外界からの異物を殺す免疫作用を司りますので、学童期以降では口蓋扁桃のみが無くなったからといって免疫力の低下を来す事はありません。ただし、3才以下では手術を行うことにより逆に周りの扁桃組織が過増殖する代償性肥大という現象もあり、高度な呼吸障害がなければしばらく経過をみます。小学校入学前後では、急性扁桃炎の程度と耳や鼻、気管支への影響を総合的に判断して手術の得失を考えます。適齢期の女性ではいびきの原因としての要因も考慮します。中年期以降は、睡眠時に筋緊張が低下し肥満傾向も出ることから睡眠時無呼吸の原因となりやすく、また年齢による免疫力の低下から慢性扁桃炎の傾向が目立ちやすくなります。喘息体質では全身麻酔が安全にかけられるかどうかも考慮します。このように手術の適否については、障害の程度や年令的な変化を勘案して、長期的視野から総合的に判断する必要があります。最近の国際的な流れをみると、ハンディキャップを手術的に取れるものなら積極的に取ろうという考えの米国では、日本より積極的に手術が行なわれているようです。 手術が必要な場合(当院の考え方) 1:大きい場合(扁桃腺肥大) ・常に睡眠中に息苦しい呼吸をして、いびきが大きい(睡眠時呼吸障害)(その為小児で胸郭変形がある) ・いつも口を開けて集中力が低下している、食が細い ・幼児期の歯並び(特に前後)などの顎顔面の発育に悪影響がある 2:炎症が強い場合(慢性扁桃炎) ・口峡炎(アンギーナ)と呼ばれる高熱が出るのど風邪を引きやすく、学業や仕事に影響する (一年3~4回以上が目安) ・扁桃周囲炎、扁桃周囲膿瘍などの高度な炎症を2回以上繰返す ・風邪の後や体調不良時などの免疫力の低下時に微熱が出やすい ・中耳炎や副鼻腔炎(ちくのう症)が反復し難治な場合 ・扁桃の表面に膿のかす(膿栓)が出来やすく、口臭や微熱の原因となる(扁桃膿栓症) 3:体に悪影響を及ぼす場合 ・腎炎,皮疹などの病巣感染の原因となっている ・腫瘍が疑われる ・溶連菌の健康保菌者で、腎臓など他臓器への影響の恐れがある 検査:血液検査 [白血球分類、CRP、ASK(溶連菌抗体)] 睡眠ポリグラフ検査 扁桃誘発試験 [扁桃マッサージ(当院では高周波間接照射も併用)後3時間の体温0.45℃上昇・白血球1000増加・尿所見の悪化、7日間皮疹や尿所見の悪化] 扁桃打消し試験 [生食による扁桃陰窩洗浄1日1回5-7日後に2次疾患の症状改善] 手術法: ① 全摘出術;全身麻酔の上、口の中から扁桃腺を掘り出します。入院期間は8日間前後です。総合病院耳鼻科に紹介します。4才以上であれば周囲の組織が働きを補うので体への悪影響はありませんが、小児は小学校入学前の症状に応じて手術の適否を判断するのが一般的です。また、手術は急性炎症のない時に行なうのが一般的です。(ただし膿瘍扁摘を行うこともあります) ② 扁桃縮小手術;扁桃肥大によるいびきの軽減、習慣性扁桃炎の急性反応の軽減、扁桃膿栓症の膿栓付着の軽減を目的に、高周波電気で扁桃表面を凝固します。リンパ組織の瘢痕収縮作用によリ1回の処置で扁桃腺が約半分に縮小します。当院外来で日帰り手術として行ないます。扁桃腺に急性炎症が無い状態の時に、主に火曜、金曜に電話予約の上行ないます。翌日と1週後の再診が必要です。 *病巣感染:慢性の細菌感染を来している組織から放出された炎症産物や免疫複合体が血液を介して他の組織に障害を及ぼしている状態をいいます。慢性副鼻腔炎、歯周病、虫歯なども原因となりますが、慢性扁桃炎が誘因としては代表的です。惹き起こされる病気としては、IgA腎症(積極的に手術する考えもあります)などの腎炎、リウマチ熱、リウマチ性関節炎、心内膜炎、心筋障害、冠動脈障害、掌蹠膿疱症、結節性紅斑、多型滲出性紅斑、膿疱性細菌疹などの皮膚疾患や胃潰瘍、子宮内胎児発育遅滞、胸肋鎖骨骨化症などがあります。 *伝染性単核球症:EBウイルスの初感染で発症します。白苔の付着する扁桃炎,首のリンパ節腫脹,肝炎などを起こします。小児は扁桃炎のみで軽快することが多いのですが,成人では症状が強く長期化します。 *溶連菌咽頭炎:溶血性連鎖球菌の感染で起こる痛みの強い咽頭扁桃炎です。舌が赤くなり,全身に発疹がでたり、初期に中毒症状による吐き気や腹痛を訴えることもあります。遅れて腎炎、心内膜炎、関節炎を引き起こすことがあります。 アデノイド: 鼻の奥にある咽頭扁桃です。口蓋扁桃と違い粘膜との明瞭な境目はありません。その為、アデノイド増殖症とも呼ばれます。2才頃より増殖が目立ちはじめ、5才前後で生理的な大きさのピークを迎え、その後中学生頃の年令には口蓋扁桃と異なりほぼ消退します。鼻の奥という位置関係から、増殖が顕著な場合や急性の炎症反応を繰り返す場合、慢性炎症が持続する場合などは、口蓋扁桃以上に中耳炎や鼻炎、副鼻腔炎、またいびきなどの病態に大きく影響してきます。 アデノイドの手術時期(当院の考え方): 1~3才の早期に切除するとアデノイド自体が再増殖したり、代償性肥大という回りの扁桃組織の肥大が逆に強くなる現象が起こることがあります。6~7才以降は自然退縮も期待できます。このことから以下の病態で手術を勧めます。 1~3才:睡眠時無呼吸が極めて重症 4~7才:睡眠時呼吸障害の持続、鼓膜チューブ留置を必要とする中耳炎、副鼻腔炎の症状が強く難治 10才以降:口呼吸や鼻閉が慢性化して、集中力低下 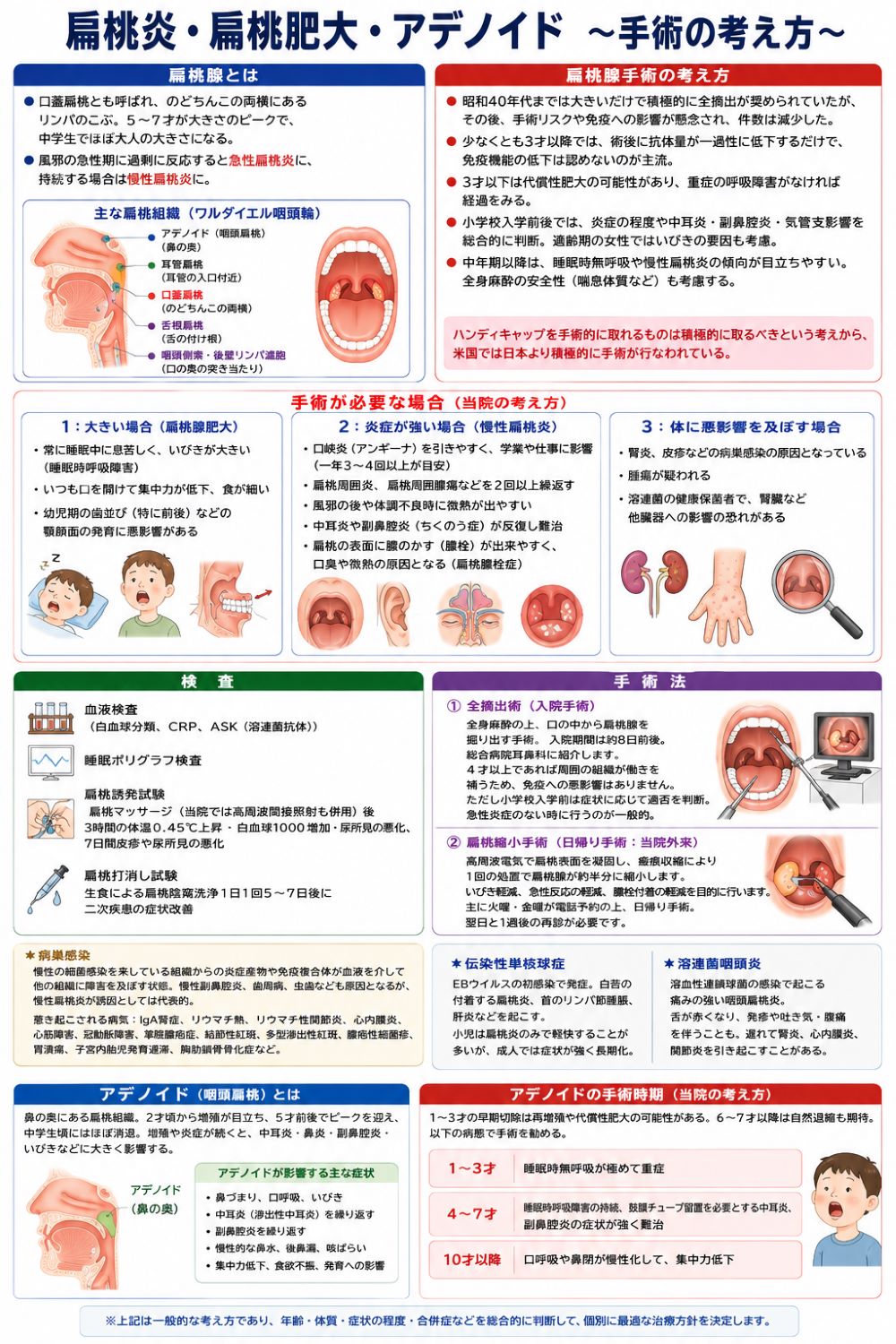 ~~~~~~~~~~~~~~ 以下に、医学雑誌に掲載された論文を転記します。専門的ですがご参考になりましたら幸いです。 口蓋扁桃とアデノイド肥大 ~特に手術適応について~ 小児内科2016年48巻増刊号 小児疾患診療のための病態生理3 改訂5版 2016年11月 山口幹夫 Yamaguchi Mikio 山口耳鼻咽喉科クリニック 〒790-0045 愛媛県松山市余戸中1-2-1 1、基本病因、発症機序 扁桃は、鼻腔・口腔から咽頭への移行部(口峡)を取り巻くように存在するリンパ上皮組織で、口蓋扁桃、咽頭扁桃(アデノイド)、耳管扁桃、舌扁桃からなる。これらはリング上に位置しておりWaldeyer扁桃輪(または咽頭輪)とよばれる。扁桃組織は、リンパ濾胞を中心にリンパ球が集簇したリンパ組織である。鼻腔や口腔から侵入した病原体などの抗原がリンパ組織に取り込まれ免疫担当細胞を介して免疫応答を誘導する免疫組織としての面と、上気道炎に罹患しやすい小児期の感染巣となる炎症臓器としての面の2つの顔をもつ。成長とともに増殖しその後退縮する。肥大のピークは、口蓋扁桃が6~7歳、アデノイドが3~5歳である。乳児期の呼吸は鼻呼吸であり、吸入性抗原の刺激が上咽頭で多いことから、まずアデノイドが増殖する。その後幼児期に入り徐々に口呼吸が可能となり経口的に食事性抗原の刺激を受けることから、アデノイドに遅れて口蓋扁桃が増殖するものと考えられている。アデノイドには生後早期のごく早い時期より常在細菌叢が形成され、続いて口蓋扁桃にも常在細菌叢が形成される。 2、基本病態 扁桃組織で病原性が問題になるのは、1)急性炎症が高度な場合 2)慢性炎症が持続する、または病巣感染の原因臓器として遠隔臓器に障害をひき起こす場合 3)過剰な肥大により上気道が閉塞され、鼻腔から副鼻腔への換気障害、耳管から中耳への換気障害、睡眠時の上気道の換気障害、摂食時の消化管の通過障害がもたらされる場合、である。 3、病態生理から見た臨床症状 1)口蓋扁桃 急性炎症では、溶血性レンサ球菌、アデノウイルス、EBウイルス初回感染が臨床的に重要である。急性扁桃炎をくり返す習慣性扁桃炎の診断基準はわが国では年4回以上とされることが多い。イギリス、米国、ドイツでは扁桃摘出後の効果に対する無作為比較試験により1年間に7回以上、1年間5回以上を2年、1年間3回以上を3年の反復で手術適応とするParadise Criteria(1が、欧米の小児扁桃摘出術ガイドラインで採用されている。(2(3 成長とともに習慣性扁桃炎の反復回数は減少するが、扁桃炎を起こさなくなる完全寛解率は0~20%と高くはない。(4 扁桃被膜外に炎症が波及する扁桃周囲膿瘍は、小児の発症はまれである。 慢性炎症では、扁桃膿栓症、微熱、口臭を認める。起炎菌では嫌気性菌が重要である。扁桃病巣感染では、IgA腎症、掌蹠膿疱症、胸肋鎖骨過形成症が代表的な疾患である。ほかに乾癬、関節リウマチ、微熱、IgA血管炎、Behqet病、結節性紅斑などへの関与も疑われている。 肥大では、いびき、睡眠時無呼吸症候群(OSAS)、急性上気道炎時の呼吸困難、成長障害、情緒・学習障害を認め、慢性化すると肺性心、摂食障害による低栄養、漏斗胸・鳩胸などの胸郭変形を認める。 2)アデノイド 急性炎症では、急性上気道炎後に耳管咽頭口や耳管扁桃周囲、副鼻腔自然孔周囲粘膜の腫脹を誘発し換気不良を惹き起こすことから、急性中耳炎や急性副鼻腔炎の誘発因子となる。 慢性炎症でも急性炎症同様、副鼻腔や中耳への慢性的な換気不良をひき起こすことから慢性副鼻腔炎や滲出性中耳炎の発症の誘因や遷延化因子となる。 肥大では口呼吸、アデノイド様顔貌となり、口蓋扁桃肥大と連動して、上気道の換気障害からOSASをひき起こす。 4、病態生理からみた鑑別診断のための臨床検査 白血球数、CRP、細菌培養、溶連菌迅速検査などで急性炎症や感染の有無を確認する。抗ストレプトリジンO(ASO)抗体、坑ストレプトキナーゼ(ASK)抗体で溶連菌に対する慢性炎症の傾向の有無を確認する。病巣感染を疑った場合には、扁桃誘発試験(扁桃マッサージや超短波刺激後の体温、白血球数、尿蛋白、病巣感染巣の症状の変化で判定)や扁桃打ち消し試験(生理食塩水による陰窩洗浄やインプレトール液の注入を行った後に病巣感染が改善するかで判定)を行う。(5 肥大に対して、口蓋扁桃肥大は視診で後口蓋弓より突出した場合を1度肥大、正中でほぼ接する場合を3度肥大、その中間を2度肥大とするマッケンジー分類が広く用いられている。経鼻内視鏡でも評価可能である。アデノイド肥大は、上咽頭高圧側面X線、鼻咽腔内視鏡で評価する。いびきやOSASには睡眠ポリグラフ検査を行う。経皮的酸素飽和度、呼吸状態、脈拍をみる簡易検査は在宅検査が可能である。脳波や眼球運動、筋電図も含めて広く測定する検査は入院により施行する。1時間あたりの低換気の指標となる無呼吸低呼吸指数(AHI)の診断基準値は、小児では睡眠障害国際分類第2版(2005年)から独立して記載され、成人が5以上であるのに対して1以上とされ、成人より低値での治療への介入を提唱している。 5、治療目標とその手順、および症状・検査所見からみた効果判定 1)急性症状:炎症をくり返す習慣性扁桃炎では、急性上気道炎罹患後の続発的な急性扁桃炎化の予防を目標とする。急性上気道炎が、ライノウイルス、コロナウイルスなどの低病原性のウイルス感染によるものであっても、扁桃肥大があると好気性菌による二次感染、扁桃陰窩の常在細菌叢である嫌気性菌の増殖による慢性炎症化が起こりやすくなる。ウイルス感染、好気性菌感染、嫌気性菌感染の時期に応じた抗菌薬の選択と投与、症状に応じた消炎鎮痛解熱薬の投与を行う。とくにA群溶連菌感染後に除菌不良になっている際には、マクロライド系やペニシリン系抗菌薬への耐性化、バイオフィルム形成や菌の上皮細胞内への侵入によりペニシリン系抗菌薬の組織移行の不良化、β-ラクタマーゼ産生菌による抗菌活性の低下などに注意して治療を行う。効果判定としては、局所所見や血液検査、細菌検査で炎症消退を確認する。とくに溶連菌が除菌できているかの確認が重要である。 2)慢性症状:上気道狭窄が持続する場合には、経鼻的持続陽圧呼吸(CPAP)、鼻咽腔エアウァイ留置を行う。小児では、CPAP時の体動による睡眠中のマスクの脱落や、マスクを装着することを嫌がることによる入眠障害もある。 3)手術:1970年代までは局所麻酔下での全摘出術や部分切除術も行われてきたが、現在は全身麻酔下に十分な止血操作を行うことが原則である。口蓋扁桃は被膜を含めた全摘出術を、アデノイドは増殖部位を鉗除する切除術を行う。急性炎症では、炎症の消退を待って待機的に行う。ただし扁桃周囲膿瘍やOSASで高度な呼吸障害を認める場合には緊急的な手術も行われる。近年は、バイポーラー、コブレーターなどのhot knifeを用いる手法が主流となりつつある。手術時期については、血清IgMは1歳ごろ、IgGは4歳ごろ、IgAは10歳以降に成人値に近づくことから、液性免疫の観点からは4歳ごろに免疫が発達し10歳ごろに安定期に入ることをふまえて、手術時期は3歳以降とする意見から10歳以降とする意見までさまざまな立場があるが、概ね4歳以降とする意見が多い。ただし3歳以下でも上気道閉塞があれば緊急的な手術の適応である。手術適応については、肥大による障害、急性炎症による習慣性扁桃炎、慢性炎症による病巣感染、いずれも保存的治療で改善が得られなければ、手術を考慮する。口蓋扁桃摘出術はわが国では年間約2万件行われ、米国では人口比でわが国の約10倍の手術が行われている。医療費の観点から見ると小児の習慣性扁桃炎の入院手術費用は外来での保存的治療の約1年7か月分に相当することから、1年7ヶ月以上習慣性扁桃炎が続く場合は手術を行うほうが対費用効果は優れている。(文献6 6、よくある合併症の病態生理とその診断・治療・予防 手術の合併症について述べる。 1)後出血:術創が開放創であることから、術中にたとえ十分な止血操作を行っても、術後早期の出血が0.2~2%、痂皮が剥奪する術後5~7日後に1~5%とされる。近年のhot knifeの使用の増加で後出血は増加傾向にあるとの報告もある。止血困難な場合には手術室にて再度止血操作を行うケースもある。 2)免疫力低下の危惧:抗生物質のない20世紀前半の欧米では都会の学生の約半数が手術を受けていた地域もあったとされる。1940年代に入ると扁桃摘出の基準選定の検討が始まった。1971年に術後にポリオのIgA抗体が減少したと報告する論文(7 が発表されたことを契機に、術後の免疫力低下への危惧から欧米では手術が激減した。同時期に日本でも減少した。わが国の原因としてはほかにも、局所麻酔によるトラブル、保険点数が少ないとの医療経済上の背景もあったとされる。免疫力の問題に関して現在は、一過性の免疫グロブリンの低下を認めても術後1~3年で回復するとされており、長期的には問題ないとされている。免疫力の発達が未熟である2歳以下の手術でも、易感染性は認めていない。(8 このように実地臨床で臨床的に問題となるとの報告はほとんどない。低年齢児のOSASの術後も臨床的に問題となるような免疫異常は起こさない。術後にほかのリンパ組織で代償されると考えられる。(3 手術を担当する耳鼻科医は、習慣性扁桃炎やOSASによる患者QOLの低下が手術で劇的に改善すること、免疫力低下による長期的な障害がないと考えられることから手術に積極的な立場が多く、小児科医は免疫力低下の懸念から手術に慎重である傾向がみられる。今後、共通の土台となる手術適応に関する治療指針の策定が待たれる。(9 3)音声障害・味覚障害:術中の舌圧子や挿管チューブによる圧迫、舌根扁桃移行部への手術操作による顔面神経の分枝である鼓索神経障害による味覚障害、物理的に咽喉頭腔が広くなるための音声変化を認めることがある。これらはいずれも軽症であり、一時的である。 4)再増殖、代償性肥大:肥大のピークを迎える年齢より早期、とくに2歳以下の手術ではアデノイドの再増殖や、舌根扁桃・扁桃周囲リンパ濾胞の代償性肥大による再発もある。 5)術後呼吸器合併症:未熟児、低年齢児、肥満児、顎顔面奇形を伴う例、重症OSASでは術後の呼吸器合併症のリスクが高くなる。 7、症状、経過、検査所見からみた予後判定 手術後の経過を主に述べる。OSASなどの肥大による上気道狭窄に対する効果は劇的である。摂食不良による体重の減少はキャッチアップされる。病巣感染では、IgA腎症、掌蹠膿疱症、胸肋鎖骨過形成症については、術後に改善するとの報告が多い。とくにIgA腎症では、わが国では中等症以下の成人では有効との報告が多い。しかし、欧米で策定されたIgA腎症の成人治療ガイドラインでは、海外における手術症例数が十分でないことから、有用であるとの記載がない。わが国の小児ガイドラインでも手術に関する記載はない。滲出性中耳炎については、2015年版小児滲出性中耳炎ガイドラインでは、OSASなどのアデノイド肥大自体による障害を合併している場合は手術が推奨されるが、滲出性中耳炎のみでほかの症状がない場合には、鼓膜チューブ留置初回手術後の再発例や鼓膜チューブ脱落後の再発例では、口蓋裂がなければ推奨されるとしている。(10 8、タイトルの英訳 Tonsillar hypertrophy and adenoid vegetation especially operation indication 10、文献 1) Paradise JL, Blueston CD, Bachman RZ, et al: Efficacy of tonsillectomy for recurrent throat infection in severely affected children: results of parallel randomized and nonrandomaized clinical trials. N Engl J Med 310:673-674,1984 2) Paulussen C, Claes J, claes G,et al: Adenoids and tonsils, indications for surgery and immunological consequences of surgery. Acta Otolaryingol Belg 54:403-408,2000 3) 氷見徹史:小児反復性扁桃炎はどのように治療するか? 手術的治療の立場から. JOHNS 21:1751-1753,2015 4) Prim MP, de Diego JI, Larrauri M, et al: Spontaneous resolution of recurrent tonsillitis in pediatric patients or the surgical waiting list. Int J Pediatr Otolaringol 65:35-38,2002 5) 形浦昭克:二つの顔を持つ臓器 扁桃とその病気、南山堂、東京、pp51-60,2005 6) 山中 昇(編):のどの病気Q&A、全日本病院出版協会、東京、pp131-138,2014 7) Ogra PL: Effect of tonsillectomy and adenoidectomy on nasopharyngeal antibody response to poliovirus. N Engl J Med 284:59-64,1971 8) 工藤典之:小児の扁桃摘出術の長期予後:特に乳幼児について. 口咽科14:159-164,2007 9) 山中 昇、國本 優:扁摘の適応はどのように変遷してきたか. 耳鼻咽喉科・頭頸部外科クリニカルトレンド、中山書店、東京、pp194-195,1996 10) 日本耳科学会日本小児耳鼻咽喉科学会(編):小児滲出性中耳炎ガイドライン 2015年版、金原出版、東京、pp63-66.2015 図 側面より見たWaldeyer扁桃輪 ~口蓋扁桃肥大とアデノイド肥大~ |
院長の疾患情報ブログ
|
 山口耳鼻咽喉科クリニック
Yamaguchi ENT Clinic
耳鼻咽喉科 アレルギー科 気管食道科
山口耳鼻咽喉科クリニック
Yamaguchi ENT Clinic
耳鼻咽喉科 アレルギー科 気管食道科
|
TEL 089-973-8787 〒790-0045 愛媛県松山市余戸中1丁目2-1 |